张海龙医生的科普号
- 精选 痤疮的忌口与食补——我大意了哈,没有躲!
目标:减少油脂分泌01少食乳制品哈佛大学的研究人员对5万名高中生的生活习惯和饮食进行了分析。结果发现,每天喝3杯以上牛奶的人痤疮发生率,比每周喝一杯牛奶的人高22%。以往的研究证实,痤疮主要是由于遗传
张海龙 副主任医师 西京医院 皮肤科7156人已读 - 医学科普 令人烦恼的结节性痒疹,怎们办?
结节性痒疹(prurigonodularis,PN),是一种慢性瘙痒性、炎症性皮肤疾病,临床表现为对称分布的角化过度性丘疹和结节,伴有剧烈瘙痒,瘙痒引起搔抓而使本病变得愈加严重。PN有较特征性的正角化过度表现。长期顽固性瘙痒给患者心理带来严重的影响,并极大降低患者的生活质量。目前该病病因不明,皮肤疾病、系统性疾病、神经或精神/心理因素等均可诱发PN发生。深刻认识该病的发病机制是获取有效治疗手段的前提。近年来,研究发现P物质(substanceP,SP)、白细胞介素(interleukin,IL)-31、IL-4和IL-13等免疫炎症因子、肿瘤抑制素M(oncostatinM,OSM)β受体及μ/κ阿片受体(μ/κopioidreceptor,MOR/KOR)等在PN发病中作用显著,是PN潜在的治疗作用靶点。结节性痒疹病因PN与皮肤疾病、内脏疾病、神经性疾病、心理性疾病等多种疾病相关。有研究指出46.3%的PN患者存在特应性体质或罹患特应性皮炎,即特应性皮炎结节痒疹型。另外,有研究指出,PN与Th2型炎症反应有关,PN患者的IL-4和IL-31等2型炎症相关细胞因子表达上调。绝大多数PN患者可与多种疾病并存,如湿疹、银屑病、蕈样肉芽肿、皮肤分支杆菌感染等其他皮肤病;HIV感染、HCV感染、胃幽门螺杆菌感染等感染性疾病;糖尿病、甲状腺疾病等代谢疾病;肝病、肾病等脏器疾病;淋巴瘤、癌症等肿瘤性疾病;情绪压力、心理障碍、焦虑乃至抑郁等神经精神性疾病,但仍然有13%的患者找不到任何诱因。剧烈瘙痒-搔抓循环是导致PN成为慢性、反复性皮肤病的主要因素。结节性痒疹发病机制以往曾认为黑素细胞是唯一参与黄褐斑病程进展的细胞。目前已证实,成纤维细胞、皮脂腺细胞、角质形成细胞、血管内皮细胞、肥大细胞等也起到一定作用,涉及色素合成增加与转运障碍、基底膜破坏、血管增生和血液瘀滞、炎症反应、皮肤屏障受损、光老化等生物学过程。1、上皮细胞应激反应:皮肤中的角质形成细胞(上皮细胞)、免疫细胞、感觉神经元均参与皮肤正常生理和炎症免疫过程。在PN患者表皮中可观察到表皮过度角化,假性上皮瘤样增生,不规则棘层肥厚及颗粒层肥厚等病理改变,提示角质形成细胞可能参与PN的发生与发展,但目前尚不清楚上述病理改变是原发性改变还是继发于瘙痒-搔抓的反应。反复的内源性或外源性的刺激诱发瘙痒-搔抓循环,使皮肤屏障遭到破坏且出现细胞损伤。受干燥、遗传缺陷和反复抓挠等影响,角质形成细胞释放多种危险信号和警报素,包括上皮源性细胞因子IL-1α、胸腺基质淋巴细胞生成素(thymicstromallympho-poietin,TSLP)、IL-25、IL-33、组织蛋白酶等。来源于上皮细胞的细胞因子可以直接或间接驱动上皮细胞应激反应,激活瘙痒感受器而引发瘙痒;以TSLP和IL-33的作用最为显著,作用于肥大细胞、2型固有淋巴细胞(group2innatelymphoidcells,ILC2)及Th2细胞,从而促进真皮的炎症反应。此外,炎症因子IL-17、IL-22及神经生长因子(nervegrowthfactor,NGF)等可能促进了角质形成细胞的增殖,p75NTR下调可能抑制角质形成细胞凋亡,一定程度上促进了PN中的的假性上皮瘤样增生、不规则棘层肥厚及颗粒层肥厚等病理改变。表皮增生角化是PN的主要临床及病理特征。其发生与瘙痒搔抓的机械刺激反应和后述的真皮炎症刺激反应有关。这些刺激反应通过诱导多种炎症因子释放及其相关信号通路活化(如NGF上调促进角质形成细胞增殖,P75神经营养素受体下调抑制角质形成细胞凋亡),导致表皮细胞增殖和凋亡抑制,并表现出相应的病理表现。2、真皮炎症反应:T细胞、ILC2、肥大细胞、嗜酸性粒细胞等参与了PN的真皮炎症反应。ILC2和Th2细胞是IL-4、IL-13等2型炎症相关细胞因子的主要来源,通过促进嗜碱性粒细胞和嗜酸性粒细胞的募集、免疫球蛋白E(immunoglobulinE,IgE)同型转换等促进皮肤的炎症反应,IL-4、IL-13还能降低感觉神经元的瘙痒阈值,促进神经元对无害刺激的过度感受。Th2细胞产生的IL-31可在小鼠模型中诱发严重瘙痒,在具有特应性背景的PN患者皮肤活检显示IL-31mRNA的表达量比健康人皮肤增加了50倍。IL-31是调节PN的重要细胞因子和潜在治疗靶点。除此之外,Th2细胞因子IL-4和IL-13通过刺激和激活转化生长因子β(transforminggrowthfactorβ,TGF-β)/SMAD信号传导通路而促进真皮纤维化。TGF-β/SMAD信号传导通路是促进细胞外基质(extracellularmatrix,ECM)生成和组织重塑的主要途径,通过诱导α-平滑肌肌动蛋白(α-SMA)、I型胶原和基质金属蛋白酶组织抑制剂(tissueinhibitorsofmetalloproteinases,TIMPs)转录、促进胶原合成增加、抑制基质金属蛋白酶(matrixmetalloproteinases,MMPs)活性等来诱导真皮纤维细胞活化。研究发现IL-17和IL-22mRNA在PN皮损处表达升高。IL-17为促炎细胞因子,主要由Th17细胞分泌,参与多种炎症反应及对抗细胞外细菌和真菌等免疫反应,诱导趋化因子分泌聚集中心粒细胞,通过正反馈环促进局部组织炎症。IL-17A以及多种细胞因子通过p38MAPK信号通路诱导角质形成细胞表达内皮素-1(endothelin-1,ET-1)等,参与炎症反应、细胞生长和细胞分化。IL-22在真皮炎症反应中辅助IL-17,通过激活角质形成细胞释放TNF-α和趋化因子,使免疫细胞到达局部组织而加重炎症。PN的组织病理中可见淋巴细胞、肥大细胞、嗜酸性粒细胞等多种细胞的浸润,均参与PN的真皮炎症反应。PN的真皮炎症细胞中Th2细胞是IL-4、IL-13、IL-31等细胞因子的主要来源,可以诱导炎症反应和瘙痒;Th17细胞可以通过分泌IL-17和IL-22诱导局部炎症反应和细胞增殖。肥大细胞和嗜酸性粒细胞可通过释放组胺诱导瘙痒,并进一步通过类胰蛋白酶、前列腺素、NGF诱导和毒性的颗粒蛋白加重炎症反应过程。这些细胞及其产生的多种细胞因子和介质交互作用,促进了PN的病理组织形态及瘙痒症状的产生。3、神经源性炎症和瘙痒的敏化:表皮内和真皮神经纤维在PN的形成中起重要作用。PN患者皮肤神经纤维密度发生改变,其中真皮神经纤维密度升高而表皮神经纤维密度下降。PN患者同时伴随NGF受体表达的升高。致痒信号分子可使感觉神经元慢性活化,介导皮肤神经源性炎症的多种神经肽增加。在失调的几种神经肽中,感觉神经末梢释放的P物质(substancep,SP)和降钙素基因相关肽(calcitoningenerelatedpeptide,CGRP)与PN的发病有关。SP是一种由感觉神经元分泌的神经递质,与皮肤和中枢神经系统中的神经激肽-1(neurokinin-1,NK-1)受体结合。皮肤中SP阳性神经纤维数量增加,SP表达量增加。SP能有效结合肥大细胞上神经激肽-1导致组胺释放,同时激活NF-κB通路,促进前列腺素E2、IL-1、TNF的产生和超氧离子释放,引发瘙痒、水肿和炎症;SP是通过使血管扩张、炎症细胞聚集、释放NGF等促进角质形成细胞的生长和分化。CGRP是另一种与SP机制相似的神经肽,在PN中上调,可通过神经纤维分泌到皮肤组织中,通过调节嗜酸性粒细胞和肥大细胞引起神经源性炎症。CGRP还可影响内啡肽水平,导致μ和κ阿片受体表达失调,导致PN瘙痒。长期的神经源性炎症使初级传入神经纤维(C-fibers)释放神经肽增加,从而增加了神经纤维的敏感性,而最终导致瘙痒发生。瘙痒有独立于疼痛的信号传导通路,通过瘙痒特异性受体胃泌素释放肽受体(gastrin-releasingpeptidereceptor,GRPR)来传递瘙痒信号。化学物质、机械刺激、温度变化、炎症因子、神经肽等瘙痒介质刺激外周瘙痒受体,促使瞬时受体电位(transientreceptorpotential,TRP)V1和A1等离子通道开放,使神经元细胞膜去极化,引发动作电位并将瘙痒信号向脊髓和大脑传递而产生瘙痒。 PN真皮中IL-4和IL-13等2型炎症因子能直接作用于感觉神经元,降低瘙痒阈值,增加感觉神经元对致痒因子的敏化性,使瘙痒感觉持续反复存在。PN患者的临床表现为剧烈瘙痒性的丘疹结节,病理改变可见真皮神经纤维密度升高而表皮神经纤维密度下降,提示皮肤神经参与PN的发展。皮肤神经源性炎症介导神经肽释放SP和CGRP增加,使真皮血管扩张和炎细胞聚集。细胞因子IL-4和IL-13能直接作用于感觉神经元,降低瘙痒阈值,增加感觉神经元对致痒因子的敏化性,进而诱导瘙痒-搔抓循环持续加重。 治疗进展目前,PN的治疗包括局部治疗、光疗、全身治疗以及新型疗法,最佳治疗方案应基于患者年龄、共病、疾病严重程度和治疗副作用情况而制定个性化治疗计划。1、传统疗法:局部治疗:PN的一线局部治疗包括麻醉剂外用或皮损内注射及局部使用糖皮质激素。曲安奈德或复方倍他米松注射液皮损内注射可有效缓解瘙痒和缩小PN病变;麻醉剂皮损内注射,可以缓解轻度PN患者的瘙痒。另外,非处方的1%普拉莫辛洗剂、利多卡因喷雾剂和复合表面麻醉剂乳膏、其他非甾体外用药物也外用于PN的治疗。戊酸倍他米松0.1%胶带有助于减轻PN患者的瘙痒和消减结节。系统治疗:PN患者有时需要系统治疗,尤其对局部治疗不耐受或效果不佳者。系统PN治疗的选择包括抗组胺药物、免疫抑制剂、抗癫痫类药物、神经激肽-1(NK-1)受体拮抗剂、沙利度胺、Mu阿片受体(Muopioidreceptor,MOR)拮抗剂等。虽然PN是一种非组胺介导为主的瘙痒,但第二代抗组胺药,如左西替利嗪、阿伐斯汀、依匹斯汀、奥洛他定、苯磺贝他斯汀等,除抗组胺作用外,还具有抗其他炎症因子的作用,是临床最常用的系统用药,但其治疗价值仍有待高质量的循证证据说明。包括甲氨蝶呤和环孢素在内的系统免疫抑制剂是治疗泛发顽固PN的常用药物。甲氨蝶呤对瘙痒症状缓解明显,但有一定的不良反应和副作用。环孢素是钙调磷酸酶抑制剂的一种,通过抑制IL-2生成来抑制瘙痒。虽然这些药物对部分患者有效,但因为通常需要更高剂量来降低瘙痒强度,其镇静嗜睡不良反应明显,往往导致患者停止应用。另一类在针对瘙痒的神经发病机制方面显示出一定疗效的药物是NK-1受体拮抗剂,可通过阻断SP来减少瘙痒。该类药物中的代表—阿瑞匹坦(aprepitant),已被FDA批准用于化疗相关的恶心和呕吐,应用于治疗慢性瘙痒症时,剂量可能因潜在疾病而异,一般处方为每天80mg。沙利度胺是另一种神经活性药物,最先被美国FDA批准用于麻风结节性红斑,推荐剂量每天服用100~300mg,也可用于难治性PN患者。其作用机制主要是通过中枢神经系统镇静、拮抗TNF-α及抑制神经生长因子等作用发挥止痒效果。然而,由于其已知的神经毒性和致畸作用,包括增加周围神经病变和出生缺陷的风险,因此临床需要极其谨慎地使用。 2、物理疗法:紫外线疗法通过其抗炎作用,应用于包括PN在内的许多瘙痒性皮肤疾病。然而,PN作为一种难治性疾病,其治疗选择可能受到共病、药物与其他药物相互作用的限制。在可供选择的紫外光疗法中,每周2~3次的窄波紫外线B光疗(narrow band-ultravioletB,NB-UVB)被认为是PN患者的一线疗法。紫外线A光疗(ultravioletA,UVA)、补骨脂素加紫外线A光疗(psoralen-UVA,PUVA)和B波紫外线对PN均有一定疗效。此外,改良的Goeckerman方案对缓解瘙痒有效。然而,由于Goeckerman方案包括每日宽波紫外线B光疗,然后每天在封闭条件下应用粗煤焦油和局部糖皮质皮质4h。因此,应谨慎使用,以尽量减少致癌不良反应。联合光疗法和局部治疗仅对少数PN患者有效。3、新型靶向治疗:PN瘙痒发病机制的新潜在靶点包括IL-31受体、IL-4受体α和肿瘤抑制素M(OSM)β受体。尼莫利珠单抗(nemolizumab)是一种抗IL-31受体A的人源化抗体。度普利尤单抗(dupilumab)是IL-4受体α的全人源单克隆抗体,已经被FDA批准用于治疗特应性皮炎。鉴于其对IL-4Rα通路的特异性和对瘙痒特异性神经通路的抑制作用,度普利尤单抗也被用于PN治疗,并于2022年9月获FDA批准。OSMβ受体是另一个针对PN瘙痒的新靶点。作为一种类似于IL-6细胞因子家族的促炎症信号分子,OSM由活化的单核细胞、淋巴细胞、巨噬细胞,中性粒细胞产生,具有多种生物学活性,包括刺激纤维母细胞合成胶原。Vixarelimab是一种全人源单克隆抗体,以OSMβ受体为靶向,阻断OSM和IL-31两种与瘙痒、炎症和纤维化密切相关的细胞因子。PN的治疗较困难,对于结节性皮损数量较少的患者,可以考虑局部外用超强效糖皮质激素或者病灶内注射糖皮质激素。对于广泛病变和顽固患者,通常首先考虑NBUVB联合外用皮质类固醇和口服抗组胺药,上述治疗无效的患者可考虑传统系统治疗包括免疫抑制剂、抗癫痫类药物、NK-1受体拮抗剂、MOR拮抗剂等,治疗过程中也需要注意药物的相关不良反应。新型靶向治疗通过阻断IL-31受体A、IL-4受体α和OSMβ受体等在PN发病中的关键靶点来缓解和控制PN患者的剧烈瘙痒症状,为临床上增加了治疗选择,为满足患者多样化和个性化的治疗提供可能。小结目前在PN的临床治疗中,局部治疗、光疗、系统治疗的应用均能获得一定的治疗效果,但仍然存在治疗效果不显著或不良反应较大等弊端。随着PN新兴疗法的问世,为PN患者带来新的曙光。临床医生了解PN的发病机制,掌握新的治疗方法,对于PN患者的临床诊断和治疗管理至关重要。参考文献:1. 张丽,夏立新,安倩等.结节性痒疹发病机制和治疗[J].中华临床免疫和变态反应杂志,2023,17(2):162-168. 2.张寒梅,冯素英.结节性痒疹治疗进展[J].中国麻风皮肤病杂志,2019,35:500-5043.中国医师协会皮肤科分会变态反应性疾病专业委员会.慢性瘙痒管理指南(2018版)[J].中华皮肤科杂志,2018,51:481-485.4.PereiraMP,ZeidlerC,WallengrenJ,etal.Chronicnodular prurigo: aEuropeancross-sectionalstudyofpatientperspectives ontherapeuticgoalsandsatisfaction[J].ActaDerm-Venereol,2020,101:1-7.5.WeigeltN,MetzeD,StänderS.Prurigonodularis:systematic analysisof58histologicalcriteriain136patients[J].JCutan.Pathol,2010,37:578-586.转自海龙话皮公众号
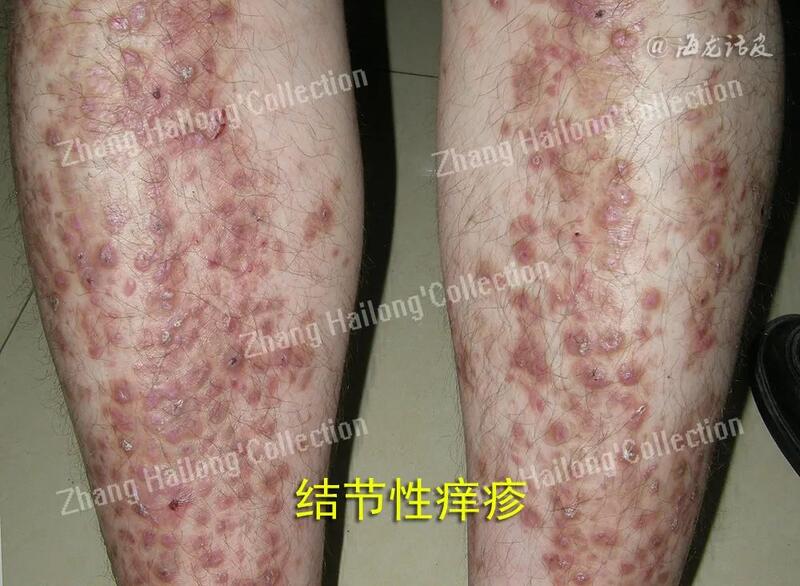 张海龙 副主任医师 西京医院 皮肤科173人已读
张海龙 副主任医师 西京医院 皮肤科173人已读 - 医学科普 轻度特应性皮炎患者,做好保湿就可以了吗?
轻度特应性皮炎患者,不需要药物治疗吗?做好保湿就可以了吗?请点击视频观看
 张海龙 副主任医师 西京医院 皮肤科852人已读
张海龙 副主任医师 西京医院 皮肤科852人已读 - 医学科普 特应性皮炎患者的五大护理技巧
特应性皮炎患者平时的维稳至关重要,这里有5个护理技巧,请点击观看。
 张海龙 副主任医师 西京医院 皮肤科344人已读
张海龙 副主任医师 西京医院 皮肤科344人已读 - 医学科普 化妆品不良反应发生机制及分类
化妆品皮肤不良反应已成为临床上常见的皮肤问题和皮肤病领域关注的热点之一,对患者的生活质量造成严重影响。化妆品已经成为引起面部过敏性疾病的首要因素。化妆品接触性皮炎分为化妆品刺激性接触性皮炎(irrit
 张海龙 副主任医师 西京医院 皮肤科334人已读
张海龙 副主任医师 西京医院 皮肤科334人已读 - 医学科普 维持治疗很重要,特应性皮炎患者该如何做?
特应性皮炎病情迁延,反复发作。当有效治疗后,病情进入稳定期,患者该如何维持以减少复发?
 张海龙 副主任医师 西京医院 皮肤科188人已读
张海龙 副主任医师 西京医院 皮肤科188人已读 - 医学科普 特应性皮炎患者如何掌握“脱敏治疗”的关键时机?
特应性皮炎患者如果想进行“脱敏治疗”,那么如何掌握关键时机?
 张海龙 副主任医师 西京医院 皮肤科103人已读
张海龙 副主任医师 西京医院 皮肤科103人已读 - 痤疮 痤疮治疗汇总,值得收藏!
01痤疮治疗的基本原则是什么?痤疮治疗基本原则主要包括以下几个方面:①分级治疗原则:根据皮损性质将痤疮分为3度4级,根据不同皮损性质的分级选用不同的治疗方法;②药物治疗优先原则:主要以口服药为主的综合
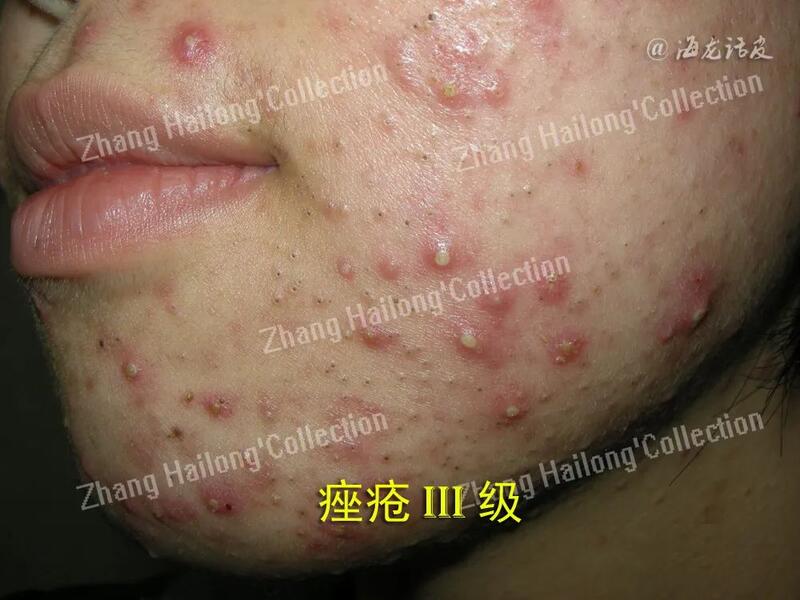 张海龙 副主任医师 西京医院 皮肤科1672人已读
张海龙 副主任医师 西京医院 皮肤科1672人已读 - 医学科普 抗皮肤衰老,防晒先行
皮肤的衰老可分为内在性衰老和外源性老化,后者主要因环境因素,如紫外线辐射、吸烟、风吹、日晒及接触有害化学物质等引起。其中日光中紫外线辐射是导致皮肤老化的主要因素,又称为皮肤光老化。皮肤光老化是从儿童期
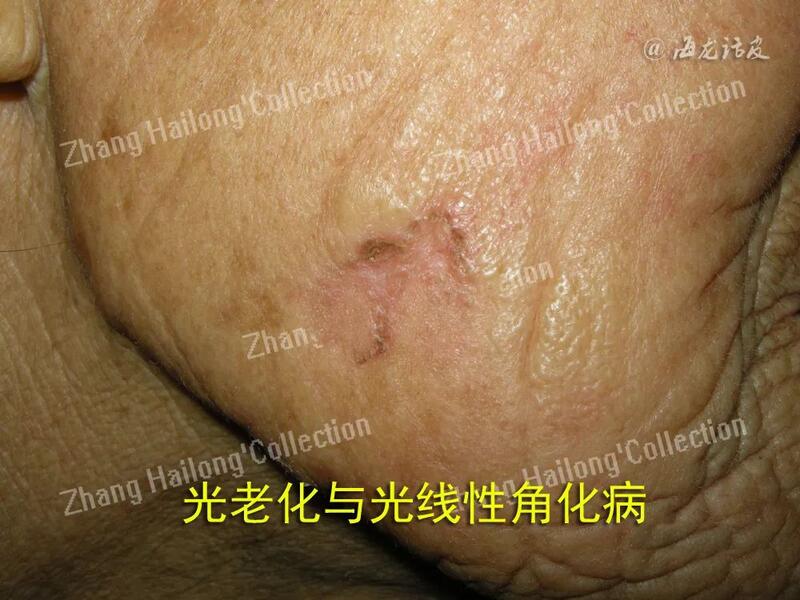 张海龙 副主任医师 西京医院 皮肤科89人已读
张海龙 副主任医师 西京医院 皮肤科89人已读 - 医学科普 黄褐斑的病因与治疗盘点
黄褐斑(melasma)是一种面部慢性获得性色素增加性皮肤病,女性患者占所有病例的90%,亚洲育龄期女性发病率高达30%。此类疾病与机体的整个功能状态密切相关,黄褐斑不但影响容貌,并且大多数患者伴有不同程度的月经失调、失眠、心烦易怒等内分泌及植物神经系统功能紊乱,具有难治性和复发性的特点。病因与诱因遗传、紫外线辐射和性激素是影响黄褐斑的经典因素。近年研究发现,蓝光、空气污染、精神心理因素、劣质化妆品、烹饪/职业热暴露及甲状腺疾病、女性生殖系统疾病或服用光毒性药物或抗癫痫药物等也可诱发或加重黄褐斑。遗传:Fitzpatrick分型Ⅲ~Ⅴ型肤色人种更易患病,40%~60%患者有家族史,与发病年龄、病情严重程度有关。紫外线和蓝光辐射:既往黄褐斑色素研究主要集中在紫外线,尤其是长波紫外线(ultravioletA,UVA)和中波紫外线(ultravioletB,UVB),可直接刺激黑素细胞合成黑色素。最新研究发现,紫外线可刺激角质形成细胞、肥大细胞和成纤维细胞等通过旁分泌调节黑素生成,还参与炎症反应、血管增生、光老化等过程;蓝光激活黑素细胞产生色素沉着,这种作用甚至比UVA更加明显。性激素:妊娠期、月经周期紊乱、性生活不协调及精神压抑、口服避孕药等人群黄褐斑患病率增加。研究表明,雌激素通过直接作用于黑素细胞或间接作用于角质形成细胞和黑素转移放大紫外线对黑色素生成的促进作用,还可增加血管数量、改变血管血流动力学,加重黄褐斑皮损。空气污染:可能与空气中的颗粒物和多环芳烃形式的污染物通过纳米颗粒进入皮肤,产生过量活性氧(ReactiveOxygenSpecies,ROS),导致黑素生成增加有关。精神心理因素:黄褐斑患者表现出较高的焦虑评分。可能与压力诱导下丘脑产生α-黑素细胞刺激激素(ɑ-MSH)和促肾上腺皮质激素(ACTH)前体肽促进黑素增加有关。劣质化妆品:劣质化妆品铅、汞离子可与铜离子竞争性抑制酪氨酸酶而使其失活,减少黑色素形成。但长期使用劣质化妆品,过量的重金属通过皮肤附属器如毛囊、皮脂腺等吸收沉积于真皮诱发色素沉着,还可破坏皮肤屏障,诱发黄褐斑。热暴露:印度一项基于多中心的横断面调查显示,黄褐斑严重程度与烹饪、高强度灯光等热暴露呈正相关。系统疾病:一些慢性病患者(如女性生殖器疾病、痛经及肝病、慢性酒精中毒、甲亢、结核病和内脏肿瘤等)也常发生本病,特别是甲状腺功能异常等系统性疾病可能会导致黄褐斑的发病。发病机制以往曾认为黑素细胞是唯一参与黄褐斑病程进展的细胞。目前已证实,成纤维细胞、皮脂腺细胞、角质形成细胞、血管内皮细胞、肥大细胞等也起到一定作用,涉及色素合成增加与转运障碍、基底膜破坏、血管增生和血液瘀滞、炎症反应、皮肤屏障受损、光老化等生物学过程。黑素合成增加和转运障碍:黑素细胞活跃是黄褐斑最广为认知的生物学特征,参与黑素生成的基因,如酪氨酸酶(tyrosinase,TYR)、酪氨酸相关蛋白酶1(tyrosi-nase-relatedprotein1,TYRP1)小眼畸形相关转录因子(microph-thalmia-associatedtranscriptionfactor,MITF)在皮损区上调,及黑素细胞树突、线粒体等增加都是有力的支撑证据。然而,近期研究发现,上述诱因特别是紫外线辐射后产生大量ROS可直接刺激黑素细胞氧化过程,导致黑素合成增加;损伤基底膜带,黑素转运障碍,进入真皮引起持续性色素沉着;同时诱导成纤维细胞、皮脂腺细胞等分泌ɑ-MSH、碱性成纤维细胞生长因子(basicfibroblastgrowthfactor,BFGF)、肝细胞生长因子(hepatocytegrowthfactor,HGF)、干细胞因子(stemcellfactor,SCF)等促黑素生成因子,激活TYR和TYRP1,促进色素合成增多;蓝光诱导色素生成增加,可能与视蛋白3激活后诱导多聚体TYR/TYRP相关蛋白复合物调节黑色素生成有关。血管增生和血液瘀滞:最新研究发现,黄褐斑患者皮损处血管内皮细胞生长因子(vascularendothelialgrowthfactor,VEGF)和内皮素1(endothelin1,ET-1)表达明显升高,真皮小血管数量及管径较正常皮肤显著增加;红细胞压积、还原血红蛋白、血沉升高,皮损区毛细血管扩张,存在血流瘀滞。炎症反应:黄褐斑皮损区Toll样受体(Toll-likereceptor,TLR)-2、TLR-4表达上调,促进前列腺素E2(prosta-glandinE2,PGE2)、SCF释放,IL-1β、IL-17、干细胞因子受体(c-kitreceptor,c-kit)、环氧合酶2(cy-clooxygenase-2,COX-2)表达增多,激活MITF及TYR/TYRP1,促进黑素生成。近期还有研究表明,UVB辐射通过刺激角质形成细胞分泌IL-1β促进PGE2、SCF释放,上调TYR/TRP-1表达,诱导黑素生成增加。皮肤屏障受损:黄褐斑患者皮损区角质层含水量下降,经表皮水分流失(transepidermalwaterloss,TEWL)值升高, 角质层变薄,屏障修复率延迟;表皮角蛋白、角化套膜蛋白及酸性神经酰胺酶表达异常,皮肤屏障受到破坏,进一步通过P53/POMC(pro-opiomelanocor-tin,阿片-促黑素细胞皮质素原)/TRP1信号通路促进紫外线诱导的色素增加。光老化:紫外线辐射使皮肤弹性纤维变性,可见光能诱导角质形成细胞产生ROS、促炎细胞因子,并可能通过EGFR-ERK途径诱导基质金属蛋白酶(ma-trixmetalloproteinase,MMP)表达,促进皮肤光老化。因此,近年来有学者提出黄褐斑是一种光老化表现。肥大细胞:黄褐斑患者皮损区肥大细胞数目增多及功能活跃。紫外线辐射刺激肥大细胞脱颗粒释放组胺,通过黑素细胞表面的H2受体结合诱导黑素生成增加;释放胰蛋白酶,激活MMP降解细胞外基质和破坏基底膜带,参与皮肤光老化和色素转运障碍;产生VEGF、转化生长因子β(transforminggrowthfactor-beta,TGFβ)和成纤维细胞生长因子2,促进血管增生。治疗以减少黑素生成、抗炎、抑制血管增生、修复皮肤屏障、抗光老化为指导原则。避免诱发因素,注重防晒,配合使用修复皮肤屏障的功效性护肤品、美白类护肤品,结合临床分期与分型,联合系统及外用药物、化学剥脱、激光和中医药治疗。一.基础治疗避免诱因:避免过度日晒;避免服用引起性激素水平变化的药物;保持良好的情绪和心态;避免使用汞、铅含量超标等劣质化妆品;减少烹饪/职业热接触等。防晒:应贯穿黄褐斑的整个治疗过程。建议长期使用日光防护指数(sunprotectionfactor,SPF)≥30、UVA防晒指数(protectiongradeofUVA,PA)+++的广谱(UVA+,UVB+,蓝光)防晒剂,在外用防晒剂的基础上加强硬防晒,如防晒伞、防晒帽子、防晒口罩等,有利于防治黄褐斑,提高疗效,减少复发。治疗相关疾病:积极治疗可能诱发或加重黄褐斑的相关慢性疾病,如甲状腺疾病、女性生殖系统疾病等。祛斑美白类功效性护肤品:根据黄褐斑最新发病机制,兼具抑制色素、抗炎、抗氧化、抑制血管增生及恢复皮肤屏障的祛斑美白类护肤品对黄褐斑治疗效果显著,优于单纯外用祛色素制剂,可单独应用,也可根据黄褐斑分期/分型联合药物、化学剥脱或光电治疗。这类功效性护肤品在黄褐斑的维持治疗中也发挥着不可替代的作用。皮肤科医师应了解其活性成分、临床应用及注意事项。二.分期、分型治疗活动期:避免光电治疗及复合酸焕肤,选择基础治疗配合系统及外用药物治疗。1、系统治疗:①谷胱甘肽:分子中巯基可通过与酪氨酸酶中铜离子结合抑制其活性,减少黑素生成。常与维生素C联用。②甘草酸苷:抑制肥大细胞脱颗粒,减少炎症因子产生,有抗炎作用。③氨甲环酸:兼具减少黑素合成、抑制黑素颗粒向表皮浅层转运和血管增生的作用。④维生素C和维生素E:维生素C能阻止多巴氧化,抑制黑素合成,维生素E具有较强的抗氧化作用。两者联合应用可增强疗效。2、外用治疗:①氨甲环酸:氨甲环酸具有降低肥大细胞活性,抗血管和黑色素生成的特性被认为有助于黄褐斑的治疗。②左旋VC:左旋维生素C能抑制酪氨酸酶的活性,阻断黑色素生成,刺激氧化型色素(深颜色)转化为还原性色素(浅颜色),发挥祛斑效果,对黄褐斑的治疗颇有成效,在使用时严格避光。③氢醌及其衍生物:竞争性抑制酪氨酸酶抑制多巴产生减少黑素生成,为黄褐斑的一线外用治疗药物。④维A酸类:促进表皮剥脱加速黑色脱落。⑤复合酸:抑制酪氨酸酶活性减少黑素产生及阻止黑素向表皮转运。稳定期:在系统及外用药物治疗基础上联合复合酸焕肤、光电等综合治疗。1、复合酸焕肤:促进角质形成细胞更替,加速黑素颗粒排出,进而减轻色沉、提亮肤色。2、光电治疗:①M型:Q开关激光、皮秒激光等可选择性光热作用爆破黑色素、加速黑素代谢,其中皮秒激光还可刺激胶原蛋白合成,同时改善光老化。②M+V型:倍频Nd:YAG/高能磷酸钛氧钾晶体(potassiumtitanylphosphate,KTP)激光、脉冲染料激光、强脉冲光等针对色素的同时,选择性作用于氧合血红蛋白使其温度升高而凝固,使血管产生凝血和破坏血管,改善血管增生。3、中医中药治疗:中医认为黄褐斑患者肝郁气滞、气滞血瘀、脾胃虚弱、肝肾不足,治疗以疏肝健脾补肾、理气活血化瘀贯穿始终,临床上需辨证施治。4、联合治疗:黄褐斑病因较多、发病机制复杂,单一治疗疗效欠佳,需避免黄褐斑诱发因素,将防晒和使用祛斑美白功效性护肤品贯穿于整个治疗过程中,并根据患者临床分期及分型,综合考虑色素、血管、炎症、皮肤屏障、光老化等因素,采用多种治疗手段联合治疗以期取得最佳效果。小结随着对黄褐斑发病机制认识的提高,黄褐斑不再是单纯的色素问题,多种细胞类型、血管、炎症、皮肤屏障和光老化等过程均起到重要作用,针对新靶点的治疗手段逐渐普及,黄褐斑治疗效果显著提高,应进一步加大指南解读和推广力度,按照疾病分期、分型,结合黄褐斑诱因及发病机制,制定综合治疗方案,将防晒和使用祛斑美白功效性护肤品贯穿在黄褐斑治疗始终,是长期管理黄褐斑的有效策略。参考文献:1. 唐文,陈爱军.氨甲环酸在皮肤科的应用进展[J].中国麻风皮肤病杂志,2021,37(3):180-184. 2.刘英琦,任志鑫,田妍等.左旋维生素C在皮肤美容领域的临床应用进展[J].中国医疗美容,2020,9(85):148-151.3.中国中西医结合学会皮肤性病专业委员会色素病学组,中华医学会皮肤性病学分会白癜风研究中心,中国医师协会皮肤科医师分会色素病工作组.中国黄褐斑诊疗专家共识(202版)[J].中华皮肤科杂志,2021,54(2):110-115.doi:10.35541/cjd.202009004.邓圆圆,何黎.黄褐斑国内外指南解读[J],皮肤科学通报,2022,39(5):377-382.5.更多参考文献略。
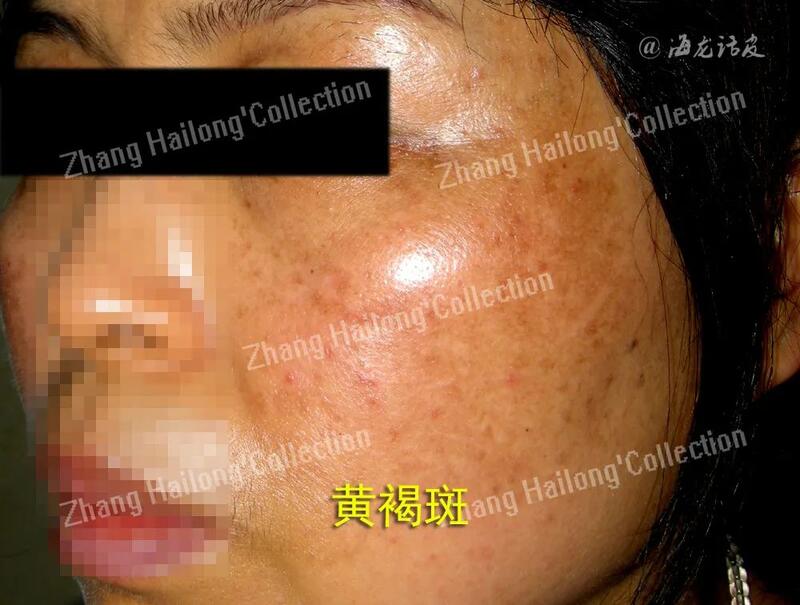 张海龙 副主任医师 西京医院 皮肤科632人已读
张海龙 副主任医师 西京医院 皮肤科632人已读








